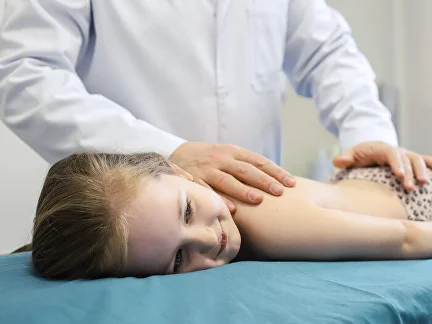
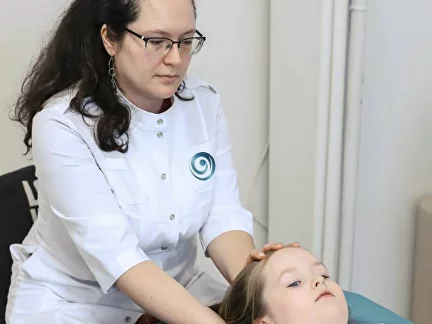
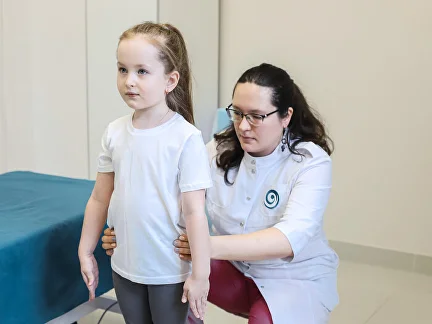Каждый год тысячи пациентов обращаются за врачебной помощью, чтобы снять защемление нерва в шее или пояснице. Речь идет о сильнейшем вертеброгенном синдроме, провоцирующем острые болевые ощущения колющего и стреляющего характера. Патология связана с компрессией или раздражением нервных окончаний окружающими тканями на фоне разных травм и заболеваний. Не следует игнорировать обращение к врачу, поскольку клиническая картина патологии может сохраняться не менее нескольких недель, отрицательно влияя на качество жизни пациента.
Предлагаем узнать, почему происходит защемление нерва, какие симптомы характерны для этого состояния, и какой должна быть тактика лечения.
Причины
Причины защемления нервных волокон в позвоночнике связаны с его нетипичным физиологическим положением или воздействием внешних факторов. К ним относятся:
- Физические нагрузки интенсивного характера.
- Травмы. Переломы, ушибы, вывихи провоцируют отек мышечной ткани, что приводит к длительному сдавливанию нервных окончаний. Разрывы связок ведут к сокращению мышц, что также становится причиной компрессии нервных волокон.
- Опухоли. Растущие новообразования доброкачественного и злокачественного генеза опасны поражением нервных волокон, которые проходят в непосредственной близости от позвоночного столба.
Факторы риска, увеличивающие вероятность патологии:
- скелетные аномалии;
- межпозвонковые протрузии или грыжи;
- анатомические особенности положения нервных волокон;
- миозит;
- лишний вес.
Виды
Состояние, при котором защемлены нервы, считается острым, клиническая картина заболевания проявляется внезапно с ярко выраженной симптоматикой. Как правило, это интенсивная боль в шее, грудной клетке или пояснице. Нередко она распространяется в затылок, зону сердца, предплечье или ногу.
В зависимости от зоны повреждения или компрессии нервных волокон, выделяют несколько видов патологии:
- Ишиас. Ущемление с воспалительным поражением седалищного нерва. Чаще развивается из-за межпозвоночной грыжи, инфекций, сахарного диабета. Патология локализуется слева или справа от поясничного отдела, при этом болевые ощущения отдают в ногу.
- Ишиалгия. Боли проектируются в зоне крестца и ягодиц. Ногу простреливает по задней части или проекции бедра. Выраженный болевой синдром мешает нормальной ходьбе
- Люмбаго или прострел. Боль сосредоточена в пояснице, имеет внезапный характер. Часто дает о себе знать при резких наклонах или поворотах тела.
- Межреберная невралгия. Характеризуется нарушениями иннервации межреберных нервов грудной клетки. Острые боли распространяются от позвоночника к грудине.Патологию взывают искривление позвоночника, травмы спины, ушибы ребер.
- Туннельный синдром. Формируется из-за долгого статического сдавления и ишемии (нарушения кровоснабжения) периферических нервов. Состояние характеризуется болевым синдромом, дисфункциями поврежденных рецепторов.
Симптомы
Клинические признаки заболевания зависят от локализации нервных окончаний, которые пострадали от компрессии и ишемии тканей:
- Если ущемление нервных корешков произошло в пояснично-крестцовом отделе, чаще речь идет о воспалительном поражении седалищного нерва. Характерны такие симптомы, как пронизывающие сильные боли с иррадиацией в ягодицу или заднюю часть бедра, ограниченная подвижность, чувство слабости в нижних конечностях.
- При ущемлении нервных рецепторов в шейном отделе возникает резкая боль, распространяющаяся в область затылка или предплечий. Иногда ей сопутствуют головные боли, шум в ушах.
- При нарушениях иннервации в грудном отделе позвоночника симптоматику заболевания можно перепутать с признаками стенокардии. Основные симптомы: колющие боли в сердце, аритмия, потоотделение, ограниченная подвижность, сложности с дыханием.
- При защемленных нервах в области между лопатками возникают жалобы на боли в шее, онемение верхних конечностей. Болевые ощущения усиливаются с физической активностью.
Туннельный синдром характеризуется в зависимости от участка, где расположен ущемленный нерв:
- запястная форма патологии: боль локализуется в кистях рук, при этом нарушены функции мелкой моторики;
- краниальная форма: головные боли, ограничение подвижности в шее;
- большеберцовая форма: отмечается снижение двигательной активности в голеностопе.
Для всех видов туннельных синдромов свойственно изменение чувствительности — онемение в зоне поражения, ощущение появления мурашек.
Сдавливание нерва сопровождается болью только на первых этапах. Далее она поддерживается из-за патологического изменения или деструкции нервных корешков.
Диагностика
Если появились жалобы на боли в шее, грудной клетке или спине, рекомендуется посетить врача-невролога. При первичной консультации, после ознакомления с анамнезом, специалист проводит осмотр, используя метод пальпации. Затем назначается комплекс следующих диагностических мероприятий:
- Рентгенография. Выполняется в разных проекциях. Позволяет определить причину патологии.
- Электромиография. Дает оценку состоянию пораженных нервов и мышц.
- КТ и МРТ. Методики уточняют объем поражения, степень нарушения чувствительности поврежденных тканей.
Комплексное обследование дает возможность специалисту определить истинную причину возникшего защемления нерва и подобрать необходимое лечение.